Wie sieht so eine Behandlung aus? Was sind die Indikationen/für wen lohnt es sich möglicherweise? Und was kostet das?
Diese Fragen stelle ich mir selbst und damit auch andere etwas von meinen Antworten haben, möchte ich diese gern mit euch Leserinnen & Lesern teilen.
IUI steht für intrauterine Insemination. Kurz auch Inseminationsbehandlung. D.h. das Einbringen von (aufbereitetem) Sperma in die Gebärmutter (zum passenden Zeitpunkt versteht sich…). So mein Wissensstand. Eine eher technische Ahnung davon, was da auf einen zukommt als Patientin. Und was ist eigentlich mit dem Spendermännchen? Wie schnell geht das, wann muss der Partner mit in die Praxis kommen? Und und und. Bearbeiten wir diese Fragen Schritt für Schritt.
Was sind die Indikationen für eine IUI?
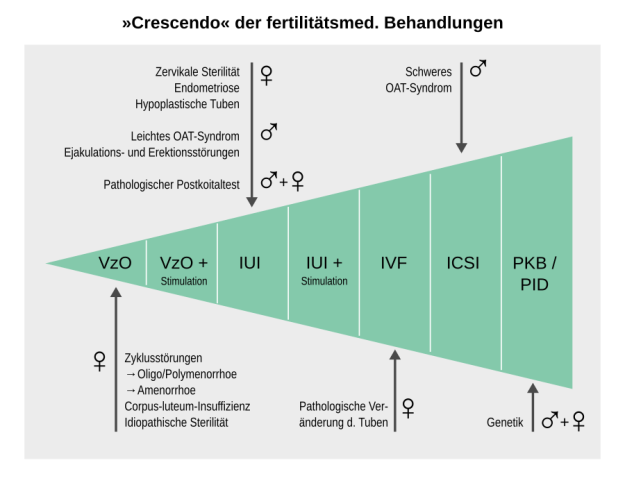
Abbildung abgewandelt nach Abb. 23.4, Gnoth, Mallmann: Perikonzeptionelle Frauenheilkunde (Springer-Verlag Berlin Heidelberg 2014)
Obige Abbildung ist aus dem für Gynäkologen zur Aus- bzw. Weiterbildung gedachten Buch »Periokonzeptionelle Frauenheilkunde« entnommen, welches teilweise ganz gute Überblicke liefert für die Behandlungskonzepte und Möglichkeiten, die in der Fertilitätsmedizin (FM) so Standard sind. Die Abbildung zeigt meiner Meinung nach ganz gut den sich mit der Zeit intensivierenden Einsatz fertilitätsfördernder medizinischer Maßnahmen und ihrer Indikationen. Ich möchte diese im Folgenden bis zum Punkt IUI etwas genauer erklären.
Natürlich möchte ich zunächst dazu sagen, dass dieser Verlauf auch anders sein kann. So kann bei bekannten genetischen Störungen (siehe Pfeil ganz rechts) eben auch gleich zur PID geraten werden. So ist die Abbildung auch gemeint… Die Pfeile weisen auf Indikationen für die Behandlung, auf die sie jeweils deuten, hin.
Verkehr zum Optimum
Ein ziemlich beknackter Terminus, wie ich finde. Naja. Aber er stellt nun mal die technisierte Problematik von »Sex zum richtigen Zeitpunkt« dar (eigentlich in sich skurril, da die meisten Ärzte mit technischem Wissen wenig am Hut haben,… pssst!)
VzO bedeutet, dass die Follikelentwicklung (Eizellenreifung) beobachtet wird und der Arzt den Patienten dann sagt, wann ihr günstiges Zeitfenster für Geschlechtsverkehr ist. Dabei wird die Größe des Follikels mittels Sono (Ultraschall) bestimmt. Ein sprungreifer Follikel ist fast bis ganz 2cm groß im Durchmesser (18-20 mm). Im Sono kann der Arzt natürlich auch sehen, ob das Ei bereits abgesprungen ist. Günstigster Zeitpunkt für Geschlechtsverkehr zum Schwangerwerden ist ca. 2 Tage vor dem Eisprung. Dies hängt von Lebensdauer der Spermien und Eizellen sowie der Qualität des Cervical Mucus (Zervixschleim) zu dieser Zeit zusammen.
VzO ist meiner Meinung nach nicht wirklich eine fertilitätsfördernde Maßnahme, sondern ein banales Terminproblem, das jedes halbwegs gebildete Paar selber lösen kann. Wenn eine Frau in der Lage ist, ihren Eisprung zu erkennen (siehe auch Methode NFP, LH-Tests), und der Mann dazu fähig, dann mit ihr zu schlafen & eine Ejakulation zu haben, dann kann man diese »Methode« auch ganz ohne gynäkologischen Beistand auf die Reihe kriegen (was meiner Meinung nach auch weniger Stress ist). Der Vorteil der Utraschallkontrolle (US-Kontrolle) ist lediglich, dass der tatsächlich stattgehabte Eisprung verifiziert werden kann. Ein positiver LH-Test sagt nämlich nichts darüber aus, ob eine Zyste entstanden oder das Ei tatsächlich erfolgreich abgesprungen ist.
VzO wird meist nach Zyklus- sowie Familien-Anamnese (welche Vorerkrankungen und Veranlagungen sowie med. Probleme bestehen), Spermiogramm und Zykluskontrolle angesetzt. D.h. der Arzt sieht sich die Vorgeschichte und den Jetzt-Status (Laborwerte, Beschwerdebild) des Paares an und überlegt sich eine mögliche Prognose: Eher gut, alles normal? Oder verdächtig? Danach entscheidet er, wie es weiter geht. Meistens passiert dann erst mal noch nicht viel. Zumindest wenn man die Blogs einiger Kinderwunschfrauen liest, ergibt sich ein recht homogenes Bild anfänglicher Untätigkeit. Bei den meisten Leuten, die nach 3 Monaten bzgl. ihrer nichtvorhandenen Kinderwunschproblematik bereits durchdrehen, ist das auch meiner Meinung nach die Methode der Wahl 😉
Die klassischen Indikationen für die Zykluskontrolle und VzO-Organisation sind:
Zyklussörungen bei der Frau:
- keine regelmäßige Blutung
- zu oft/nur ganz kurz/extrem lang und schmerzhaft
Corpus-Luteum-Insuffizienz (CLI, Gelbkörperschwäche)
- Ob es diese Diagnose überhaupt gibt, darum streiten sich die Mediziner. Es ist meiner Meinung nach eher ein Überbegriff. Die einzelnen Ursachen (wo es liegt, was genau passiert?) werden bei dieser Symptomatik oft nicht beachtet und auch nicht ursächlich behandelt. Statt dessen wird hier meist hormonell eingegriffen aka »Unterstützung der Lutealphase« (Progesteron-Gabe).
- Ziel dabei ist, die Implantation (Einnistung) der befruchteten Eizelle in das gut vorbereitete (sekretorisch umgewandelte) Endometrium (die Uterus-Schleimhaut) zu gewährleisten. Dies kann nur bei einer ausreichend langen Lutealphase möglich werden (mind. 12 Tage).
Idiopathischer Kram
- Idiopathisch ist das medizinisch wohlklingende Wort für »Wir haben keinen Plan, was Sie haben.« Manchmal wird es fälschlicherweise als »ohne Ursache« übertragen. Aber das ist nicht richtig. Es gibt immer und überall für alles eine Ursache. Nur nicht immer ist sie bekannt.
- Die sog. »idiopathischen Fälle« (da, wo man nix krankhaftes findet), haben übrigens auch gleich die schlechteste Prognose. Ist ja auch logisch. Wenn man nicht weiß, woran es liegt, kann man auch nichts dagegen machen. Irgendwie ist es da verständlich, dass viele Paare instinktiv erleichtert sind, wenn man ihnen sagt, was bei ihnen nicht stimmt.
Stimulation, Hormongabe, und noch mehr Sex
Die Erfolgssteigerung von »Sex nach Plan« gegenüber »Sex ohne Plan« liegt bei ungefähr 30%-40% beträgt und ist damit im Durschschnitt für die meisten gesunden Paare wohl etwas über fifty-fifty. Das ist sehr gut, wenn man an kumulative Raten denkt (komische Statistiken, die nach 1 Jahr aufrechnen, wer jetzt angeblich alles schwanger sein müsste von der Versuchsgruppe). Aber an sich ist das gar nicht mal so eine tolle Zahl (mathematisch gesehen). Bei Paaren mit noch unentdeckten Problemen kann man aber davon ausgehen, dass diese Zahlen von vorneherein schon deutlich darunter liegen. Vielleicht hat man nur 5% Chance pro Zyklus, trotz VzO. Und vielleicht kommen zusätzliche Probleme hinzu. Es ist deshalb zu bedenken, dass »2 Jahre VzO« für ein solches Paar eine kolossale Zeitverschwendung darstellt. Insofern ist eine gründliche Anamnese sehr wichtig. Und ich kann jedem, der »ein ungutes Gefühl« hat nur nahelegen, gründlich nachzudenken, Eltern und Tanten zu fragen, wie bei ihnen alles so verlaufen ist (Familienanamnese) und sich einen Arzt zu suchen, der selbst möglichst genaue Fragen stellt (und diese auch möglichst genau zu beantworten). Sonst ärgert man sich u.U. später.
Zurück zur Therapie. VzO allein probieren wie gesagt die meisten Pat. schon selbst, weshalb der Arzt ggf. bald eine hormonelle Unterstützung anbietet. Es ist Entscheidung der Pat., ob sie diese annehmen wollen. Jedoch sollte man gleich hier feststellen, ob eine hormonelle Störung vorliegt (und zwar durch mehrfache Zykluskontrolle und nicht »stichprobenartig« bei einem einzigen Zyklus und »dann ist das gaaaanz sicher immer so« <- so funktioniert vielleicht das Nebenfach »Mathematik für Mediziner«, aber die Natur bestimmt nicht). Zudem ist die Aussagekraft eines von vielen wahnsinnig unregelmäßigen Zyklen auch eher fragwürdig. Was sollte man also machen lassen?
- Standardlabor (FSH, LH, Östradiol, Progesteron, Schilddrüsenwerte) sollte schon gemacht sein, aber für die Hormone auch Verlaufskontrolle (vor (1x) und nach (2x) Eisprung in 2 aufeinanderfolgenden Zyklen wäre gut, ist aber meist nicht die Realität)
- Regulation der postovulatorischen Progesteronlevel, wenn nötig (Achtung, an Pat.-Gewicht angepasst, kann starke Nebenwirkungen haben – so meine pers. Erfahrung)
- Stimulationstherapie bei Follikelreifungsstörung
Letzteres bedeutet, dass die Pat. mit Zyklusstörungen (zu lange erste Zyklusphase, verlangsamte Eireifung o.ä.) eine Hormontherapie zur Beschleunigung der Follikelreifung bekommt bzw. zur SIcherstellung der Ovulation (falls nötig). Das bietet sich eben für Patientinnen mit stark verlängerten Zyklen und ausbleibendem Eisprung an. Allerdings ist fraglich, ob man sich bereits eine zusätzliche körperliche Belastung antun will, nur weil der Zyklus statt 30 Tagen 40 lang ist… Ich halte das für Unsinn, aber es steht jedem Menschen frei, sich das selbst zu überlegen. Statistisch gesehen habe die wenigsten Frauen über 30 ihren Eisprung an Tag 14, einen 28-Tage-Bilderbuch-Zyklus oder überhaupt einen super regelmäßigen Zyklus. Das ist normal.
Nun kommen wir zum Interessanten Teil:
Ab wann macht man eine IUI?
Wenn es durch VzO + Hormone nicht funktioniert, sollte man nach ein paar Versuchen aufhören und zu effektiveren Maßnahmen übergehen. Wann das ist, hängt von der Auffälligkeit der Laborwerte, des Alters des Paares sowie seiner Motivation ab.
Und eine Anmerkung: Es ist auch vollkommen legitim, z.B. zu sagen, dass man es zeitlich nicht schafft, eine VzO + »wegen Medikation oder Kontrolle ständig zu Arztpraxis latschen«-Therapie in seinen Terminplan zu integrieren. Nicht jeder kann ständig den Vormittag schwänzen (3 Sonos hintereinander sind Luxus, und keineswegs selbstverständlich – irgendwer muss schließlich auch das Geld für die Behandlung verdienen…). Ich finde, das muss mal gesagt werden. Denn das ist auch Realität und sollte vom Arzt nicht als mangelndes Engagement interpretiert werden. Schon gar nicht sollte man den Patienten zusätzlichen Druck machen, wenn sie den terminlichen Ansprüchen einer solchen low-level-Behandlung nicht nachkommen können, oder etwa darauf hinweisen, dass Kinder auch viel Zeit in Anspruch nähmen. Das ist ein unprofessionelles no go. Den meisten paaren ist es schon klar, dass eine solche Behandlung Zeit kostet. Aber sie können sich auch denken, dass eine weitere Behandlung noch viel mehr Zeit kosten kann. Und so ist es nachvollziehbar, wenn man seine finanziellen und zeitlichen Kapazitäten für effektivere Methoden als »Der Arzt sagt mir, dass ich einen Eisprung hatte« aufsparen will… Kein Grund, sich zu schämen.
Zurück zum Medizinischen.
Wie man der Grafik entnehmen kann, können die Indikationen für eine IUI von Mann, Frau und beiden ausgehen. So ist es meistens in der Fertilitätsmedizin. Und es ist auch so, dass diese Noxen (Ursachen) gleichverteilt sind.
Ursachen bei der Frau
Zervikale Sterilität: Hiervon spricht man, wenn die Ursachen für die Unfruchtbarkeit am Muttermund bzw. der Zervix vermutet werden. Das können sein:
- entzündliche Veränderungen
- Passage-Problematik für die Spermien (kommen nicht gut durch, oder nicht genug, z.B. Narbengewebe nach Konisation)
- Antikörper im Zervixschleim (Abstoßung/Verklumpungsreaktion mit Spermien)
- minderwertiger Cervical Mucus oder zu wenig desselben
- usw.
Im Prinzip alles Probleme, die zur Folge haben, dass die Spermien nicht da hin kommen, wo sie sollen (in den Eileiter). Man spricht auch von einer Barriereproblematik.
Weitere Ursachen: Weitere Indikationen kommen von männlicher Seite in Form von Sexualstörungen hinzu: D.h., bei der Ejakulation geht etwas schief, sie findet nicht statt oder der Mann hat vielleicht sogar eine erektile Dysfunktion. Auch kann ein suboptimales Spermiogramm hier Indikation geben.
Abgesehen davon kann als unspezifischer (nicht ursachenerklärender) Test auch ein pathologischer Postkoitaltest Indikation sein. Dabei wird einige Stunden nach dem Sex die Anzahl der Spermien im Zervixschleim (meist qualitativ, mit bloßem Auge) begutachtet. Der Arzt kann unter optische Vergrößerung sehen, ob die Spermien im CM okay aussehen und wie viele es etwa sind (ein erfahrener Fertilitätsmediziner kann das einschätzen). So ein Test bietet sich insbesondere an, wenn sonst noch nichts Pathologisches bei dem Paar gefunden werden konnte.
Es lässt sich grundsätzlich sagen, dass die IUI insbesondere eine Prognoseverbesserung für Paare mit Barriereproblematik beim gewöhnlichen Verkehr darstellt. Woran das liegt, kann unterschiedlich sein. Jedoch wird eben diese Barriere durch eine IUI umgangen und somit kann die Wahrscheinlichkeit, eine Schwangerschaft herbeizuführen, etwas gesteigert werden.
Trotzdem kommt die IUI nicht so gut weg im Vergleich…
Ja. Die IUI wird immer wieder diskutiert. Hier zB. könnt ihr nachlesen, was für Zahlen es dazu gibt (allerdings ist die Interpretation der Zahlen mal wieder nach üblicher Mediziner-Manier ziemlich mangelhaft – Ein Unterschied von 14,4% zu 13,1% ist nicht wirklich als signifikant zu bezeichnen, bisschen unglücklich formuliert…, aber schaut’s euch einfach selbst an). Man kann beliebig weiter googlen, das von mir verlinkte Dokument ist das erstbeste, was mir in die Hände gefallen ist. Aber ich lese das immer wieder, auch Fachbüchern und -artikeln. Warum ist das so?
- Die Schwangerschaftsrate für IUI ist vergleichsweise gering (auch nur 11% für Frauen zwischen 30 und 35). Dahingegen ist die bei einem Embryonentransfer (z.B. ICSI) fast 4x so hoch (beim ersten Versuch).
- Die IUI lohnt sich nur für eine ganz bestimmte Sorte Patient: jung, ohne viel Einschränkungen der Fertilität.
Interessant ist auch, dass wohl eine zusätzliche Stimulationstherapie den Erfolg etwas zu verbessern scheint (Clomifen, FSH-Gabe). Siehe dazu z.B. hier (sorry für die alten Daten, hab grad nicht viel Zeit).
Diese Aspekte sollte man unbedingt mit dem Arzt/der Ärztin besprechen und sich selbst durch Recherche eine Meinung bilden.
Manche Papers behaupten auch, dass die Schwangerschaftsrate im 7. IUI-Zyklus auf einmal stark ansteigt. Das steht auch im zuerst verlinkten Artikeln. Naja… also was ich da sehe, sind statistische Schwankungen. Keine Ahnung, wie die gemessen haben. Zudem ist die Zahl der überlebenden geborenen Babies sowieso interessanter. Von den hier gegebenen 50:50-Werten kann man sich auch leicht demotivieren lassen, wenn man will. Und so bleibt ein Statistkjungel, den ich selbst noch nicht komplett durchkämmt habe.
Die Kosten
Ein Vorteil der IUI ist allerdings, dass sie, wenn schon nicht signifikant besser, auf jeden Fall signifikant billiger als andere Methoden ist. Die Kosten können teilweise bis ganz (je nach Kasse und nur, wenn man verheiratet ist), von der Krankenkasse übernommen werden. Sie belaufen sich auf einige hundert Euro. Laut meinem letzten bhdl. Arzt seien es um die 500 (äh, glaub ich nicht, aber Frage in die Runde: Gegenmeinungen..?!), neuerdings wurden mir 200 Euro angetragen. Aber sicher hängt dies von den Medikamenten, die man kauft ab, und auch davon, wo man die Behandlung machen lässt. Denn: Die Kosten setzen sich aus mehreren Punkten der Behandlung zusammen. Für den einige Minuten dauernden low-profile Eingriff selbst kann nur vernichtend wenig abgerechnet werden. Das ganze summiert sich und sollte dann ca. 201 Euro ergeben (Wert, den ich mehrfach gelesen und nicht nachgerechnet habe, da ich keine Lust habe, alle Einzelteile rauszusuchen). Hier etwa sieht man die Gebührenordnung, die einem als Arzt von der KV (Karnevalsvereinigung) vorgegeben wird…
Die lieben Krankenkassen zahlen dann nach etwas Papierkram (Behandlungsplan, Überprüfung von Risikofaktoren wie Röteln-Schutz usw. pp) meistens 50%, d.h. 100 Euro. Wer extra teure Medikamente statt der üblichen 3-cm-Durchmesser Generika-Pillen kauft, ist selber schuld. Und ob man die verschrieben bekommt, hängt vom Arzt ab. D.h. ihr solltet bei einer solchen Behandlung unbedingt darauf achten, dass der Arzt lediglich den Wirkstoff und die Darreichungsform, nicht aber irgendeinen bescheuerten Handelsnamen auf das Rezept schreibt. So kann man selbst entscheiden und das billigste kaufen. (Ich möchte an dieser Stelle keine Diskussion über Markenmedikamente anzetteln, aber meine persönliche Meinung ist, dass sie so nützlich sind wie Marken-Schulranzen und Marken-made-in-China-T-Shirts…).
Bei o.a. Rezeptbeschriftungen kann es übrigens (bei pingelichen Pharmazeuten und ängstlichen Apothekenhilfskräften) auch zum Problem werden, wenn irgendwer „Weichtabletten“ statt „Weichkapseln“ geschrieben hat und nicht weiß, ob das nun egal ist oder nicht… Das kann auch einen Preisunterschied ausmachen. Deshalb sollte man sich vor dem Rezept schon mal informieren und ggf. das Billigste raussuchen und es dem Arzt direkt vorschlagen. Das erspart viel Hinterherrennen an Tagen, an denen man keine Lust dazu hat.
So. Das war meine kurze, diesmal nicht ganz so wissenschaftliche Abhandlung zum Thema IUI. Ich hoffe, ich konnte euch einige Denk- und Rechercheansätze bieten. Bitte lasst mich wissen, wenn ihr weitere Erfahrungen, Fakten oder wünschenswerte Ergänzungen habt. Gerne vervollständige ich diesen Artikel oder schreibe an anderer Stelle mehr dazu. Natürlich in gewohnter Manier mit viel zweiflerischem Achselzucken und Stirnrunzeln 😉
